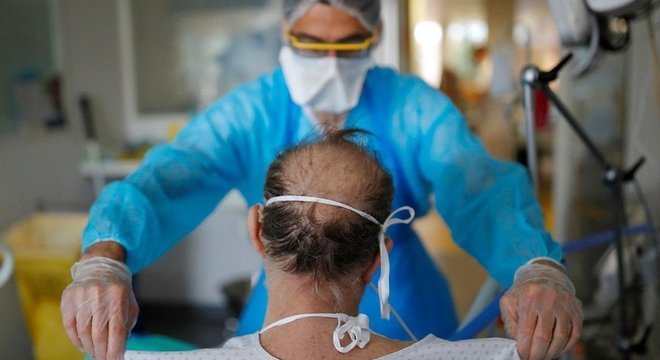
Para Julie Helms, tudo começou com um punhado de pacientes da unidade de terapia intensiva (UTI) no Hospital Universitário de Estrasburgo, no nordeste da França, no início de março de 2020.
Em poucos dias, todos os internados na UTI tinham covid-19 — e não eram apenas os problemas respiratórios que causavam preocupação.
“Eles estavam extremamente agitados e muitos tinham problemas neurológicos, principalmente confusão e delírio”, diz ela.
“Estamos acostumados a ter alguns pacientes assim na UTI, que necessitam de sedação, mas isso foi completamente anormal. Foi muito assustador, especialmente porque muitos eram bem jovens, com 30 a 40 anos ou até mesmo com 18 anos de idade.”
Helms e seus colegas publicaram um estudo no periódico New England Journal of Medicine documentando os sintomas neurológicos em pacientes com covid-19, que variavam de simples dificuldades cognitivas a confusão mental.
Todos são sinais de encefalopatia, o termo mais comum para danos ao cérebro, algo que os pesquisadores de Wuhan, na China, onde a pandemia surgiu, haviam notado em pessoas infectadas pelo novo coronavírus em fevereiro.
Agora, mais de 300 estudos de todo o mundo descobriram uma prevalência de anormalidades neurológicas em pacientes com covid-19, incluindo sintomas leves — como dores de cabeça, perda de olfato (anosmia) e sensações de formigamento — e graves — como afasia (incapacidade de falar), derrames e convulsões.
Além das descobertas recentes, o vírus, que causa majoritariamente uma doença respiratória, também pode afetar rins, fígado, coração e praticamente todos os sistemas do organismo.
“Ainda não sabemos se a encefalopatia é mais grave com a covid-19 do que com outros vírus, mas posso dizer que temos visto bastante disso”, diz a neurologista Elissa Fory, da Fundação Henry Ford, nos Estados Unidos.
“À medida que o número de casos aumenta, você começará a ver não apenas as manifestações comuns da doença, mas também as incomuns — e as vemos de uma só vez, o que não é algo com que qualquer um de nós se deparou em nossas vidas.”
As estimativas da prevalência exata variam, mas aproximadamente 50% dos pacientes infectados pelo Sars-CoV-2, o vírus responsável pela covid-19, tiveram problemas neurológicos.
A extensão e a gravidade desses problemas ficaram sob o radar da maioria das pessoas, inclusive dos médicos, porque essas anormalidades neurológicas podem não ser reconhecidas como tal quando aparecem.
Alguém que sofre uma convulsão pode simplesmente parecer atordoado e não tremer por inteiro, por exemplo.
Com suas máquinas, sedações e isolamento, um ambiente de UTI pode exacerbar e induzir delírios, prejudicando nossa capacidade de vincular qualquer sintoma ao vírus.
Para complicar ainda mais, muitas pessoas com sinais do Sars-CoV-2 nunca são realmente testadas para o vírus, especialmente se não têm tosse ou febre. Isso significa que, se elas tiverem sintomas neurológicos, talvez nunca saibam se isso está relacionado à covid-19.
“De fato, existe uma porcentagem significativa de pacientes de covid-19 cujo único sintoma é confusão mental”, diz Robert Stevens, professor de anestesiologia e medicina intensiva na Faculdade de Medicina Johns Hopkins, nos Estados Unidos, acrescentando que eles não têm tosse ou fadiga.
“Estamos diante de uma pandemia secundária de doenças neurológicas.”
Uma doença diferente
Desde o início da pandemia, tornou-se cada vez mais claro que o Sars-CoV-2 não é apenas uma versão turbo do vírus que causa o resfriado comum: ele tem várias características peculiares, incomuns e, às vezes, aterrorizantes.
Por exemplo, a maioria das pandemias virais, incluindo as de gripe, têm uma curva de mortalidade em “U”, matando os mais jovens e os mais velhos. Mas o Sars-CoV-2 normalmente causa apenas sintomas leves em crianças.
O novo coronavírus também afeta desproporcionalmente os homens: eles são até 70% dos internados em UTI em todo o mundo, embora homens e mulheres tenham sido infectados em taxas iguais.
A hipóxia silenciosa é outro mistério. Nosso sangue normalmente apresenta níveis de saturação de oxigênio de cerca de 98%. Qualquer coisa abaixo de 85% pode nos fazer levar à perda de consciência, coma ou até morte.
Mas um grande número de pacientes com covid-19 apresenta níveis de saturação de oxigênio abaixo de 70%, mesmo abaixo de 60%, mas permanece totalmente consciente e cognitivamente funcional.
Depois, há o fato de que uma porcentagem enorme de pessoas portadoras do vírus não apresenta sintomas. As estimativas variam, mas um relatório de testes em massa da Islândia descobriu que 50% da população que carregava o vírus era assintomática.
Talvez o mais irritante: enquanto cerca de 80% das pessoas que desenvolvem a covid-19 se livram do coronavírus com facilidade, uma pequena porcentagem piora rapidamente e em poucos dias morre de fraqueza respiratória e falência de vários órgãos.
Muitos desses pacientes são idosos ou têm outras condições de saúde específicas, mas não todas elas de uma vez só.
“Se aprendemos alguma coisa nos últimos dois meses, é que esta doença é extremamente heterogênea na sua apresentação”, diz Stevens.
“A doença afeta muitos sistemas vitais diferentes: os pacientes podem morrer não só por insuficiência pulmonar, mas por insuficiência renal, coágulos sanguíneos, anormalidades hepáticas e manifestações neurológicas. Tive pacientes na UTI se recuperando em dois a três dias. Outras pessoas estão no hospital há meses.”
Existem outras peculiaridades que Stevens notou, mas não pôde explicar.
“Os pacientes de covid-19 parecem ter falta de sensibilidade aos medicamentos que normalmente usamos. Tivemos que aplicar de cinco a dez vezes a quantidade de sedação que normalmente usamos”, diz ele.
Os virologistas passarão anos tentando entender a biomecânica desse invasor.
E, embora os pesquisadores examinem o vírus e suas vítimas há seis meses, publicando estudos científicos a uma taxa nunca antes vista com qualquer doença, ainda temos mais perguntas do que respostas.
O mais novo enigma a ser adicionado é: o vírus pode infectar o cérebro?
Sintomas cerebrais
A maioria dos pesquisadores acredita que o efeito neurológico do vírus é um resultado indireto da falta de oxigênio no cérebro (a hipóxia silenciosa exibida por muitos pacientes) ou o subproduto da resposta inflamatória do corpo (a famosa “tempestade de citocinas”).
Fory e Helms acreditam que os efeitos neurológicos são “mediados por citocinas”.
Outros não têm tanta certeza: as evidências estão começando a se acumular de que o vírus pode realmente invadir o cérebro.
“Se você tivesse me perguntado há um mês se havia alguma evidência publicada de que o Sars-CoV-2 poderia atravessar a barreira hematoencefálica, eu teria dito que não. Mas agora existem muitos relatórios mostrando que isso é possível”, diz Stevens.
No Japão, pesquisadores relataram o caso de um homem de 24 anos que foi encontrado inconsciente no chão em uma poça de seu próprio vômito. Ele sofreu convulsões generalizadas ao ser levado às pressas para o hospital.
Uma ressonância magnética de seu cérebro revelou sinais agudos de meningite viral (inflamação do cérebro) e uma punção lombar detectou o Sars-CoV-2 em seu líquido cefalorraquidiano.
Pesquisadores chineses também descobriram traços do vírus no líquido cefalorraquidiano de um paciente de 56 anos que sofre de encefalite grave.
E, em uma necrópsia de um paciente de covid-19 na Itália, os pesquisadores detectaram partículas virais nas células endoteliais que revestem os vasos sanguíneos do próprio cérebro.
Em alguns países, como a França, as autópsias de pacientes com covid-19 são altamente restritas (ou totalmente proibidas), tornando o achado italiano ainda mais importante — e preocupante.
De fato, alguns cientistas agora suspeitam que o vírus cause insuficiência respiratória e morte, não por danos nos pulmões, mas por danos no tronco cerebral, o centro de comando que garante que continuemos respirando, mesmo quando inconscientes.
O cérebro é normalmente protegido de doenças infecciosas pelo que é conhecido como barreira hematoencefálica — um revestimento de células especializadas dentro dos capilares que atravessam o cérebro e a medula espinhal. Elas bloqueiam micróbios e outros agentes tóxicos de infectar o cérebro.
Se o Sars-CoV-2 puder atravessar essa barreira, isso indica que não só o vírus pode penetrar no núcleo do sistema nervoso central, mas também permanecer ali, com o potencial de retornar anos depois.
Embora raro, esse comportamento não é desconhecido entre esses micro-organismos: o vírus da catapora, o herpes zoster, por exemplo, geralmente infecta as células nervosas da coluna vertebral, reaparecendo mais tarde na idade adulta.
Aproximadamente 30% das pessoas que têm a doença na infância a irão desenvolver em algum outro momento de suas vidas.
Outros vírus causaram impactos de longo prazo muito mais devastadores. Um dos mais notórios foi o vírus influenza responsável pela pandemia de gripe espanhola, em 1918, que causou danos permanentes e profundos aos neurônios dopaminérgicos do cérebro e do sistema nervoso central.
Embora se presuma que a gripe não pode atravessar a barreira hematoencefálica, alguns cientistas agora acham que pode.
Estima-se que 5 milhões de pessoas em todo o mundo foram prejudicadas por uma forma de extrema exaustão conhecida como doença do sono ou encefalite letárgica.
Entre os que sobreviveram, muitos permaneceram em estado de animação suspensa.
“Eles não transmitiam nem experimentavam nenhum senso de vida; eles eram tão insubstanciais quanto fantasmas e passivos como zumbis”, escreveu o neurologista britânico Oliver Sacks em seu livro de memórias.
Ele descreveu os pacientes que permaneceram nesse estupor por décadas até serem revividos pelo medicamento L-DOPA, reabastecendo os níveis do neurotransmissor dopamina.
David Nutt, professor de neuropsicofarmacologia do Imperial College em Londres, diz que ele próprio tratou muitos pacientes nas décadas de 1970 e 1980 que sofriam de depressão clínica grave desde a pandemia de gripe de 1957 no Reino Unido.
“A depressão deles era duradoura e sólida. Era como se todos os circuitos emocionais tivessem sido desligados”, diz ele, alertando que poderemos ver a mesma coisa acontecer novamente, mas em uma escala muito maior.
“As pessoas que recebem alta da UTI depois de ter covid-19 precisam ser monitoradas sistematicamente a longo prazo para qualquer evidência de dano neurológico — e receber tratamento, se necessário.”
Os pacientes que apresentam sintomas devem ser encaminhados para estudos de intervenção, como antidepressivos inibidores seletivos da recaptação de serotonina (ISRS) ou interferons beta (proteínas de ocorrência natural, frequentemente administradas como medicamento para condições como esclerose múltipla) para mitigar os danos e prevenir mais efeitos de longo prazo.
Mas isso simplesmente não está sendo feito, diz Nutt: “O que realmente me incomoda é que todos no Reino Unido estejam analisando os sintomas do covid, mas ninguém está analisando os mecanismos neurológicos, como a quantidade de serotonina no cérebro.”
Nutt planeja analisar 20 pacientes que tiveram covid-19 e desenvolveram depressão ou outra condição neuro-psiquiátrica em um estudo no qual scanners de última geração buscarão sinais de inflamação cerebral ou anormalidades nos níveis de neurotransmissores.
Em Baltimore, Stevens também está planejando um estudo de longo prazo com pacientes de covid-19 que recebem alta da UTI. Ele também realizará exames cerebrais, bem como testes cognitivos detalhados sobre funções como capacidade de memória.
E, no Estudo do Consórcio Global de Disfunção Neurológica em Covid-19, Sherry Chou, neurologista da Universidade de Pittsburgh, nos Estados Unidos, coordena cientistas de 17 países para monitorar coletivamente os sintomas neurológicos da pandemia, inclusive através de exames cerebrais.
Sintomas neurológicos são menos comuns com a covid-19
Embora o impacto do vírus nos pulmões seja a ameaça mais imediata e aterrorizante, o impacto duradouro no sistema nervoso é muito maior e muito mais devastador, diz Chou.
“Embora os sintomas neurológicos sejam menos comuns na covid-19 do que os problemas pulmonares, a recuperação de lesões neurológicas geralmente é incompleta e pode levar muito mais tempo em comparação com outros sistemas orgânicos (por exemplo, o do pulmão) e, portanto, resultar em uma incapacidade geral muito maior e possivelmente mais mortes”, diz ela.
Na França, Helms sabe bem quão intensos os impactos neurológicos da covid-19 podem ser.
Ela teve de adiar a entrevista para esta reportagem depois que um de seus pacientes de covid-19 — que recebera alta do hospital havia dois meses, mas ainda sofria de fadiga pós-viral e depressão grave — precisou de uma consulta urgente, por risco de suicídio.
E essa paciente não é única — Helms já viu muitas pessoas em estados semelhantes de angústia.
“Ela está confusa, não pode andar e só quer morrer, é realmente horrível”, diz Helms.
“Ela tem só 60 anos, e disse ‘a covid me matou’ — o que significa que matou seu cérebro. Ela simplesmente não quer mais viver. Isso tem sido especialmente difícil porque não sabemos como evitar esse dano. Apenas não temos tratamentos que impeçam danos ao cérebro.”
Pacientes com insuficiência pulmonar podem ser colocados em um respirador, e os rins podem ser ajudados por uma máquina de diálise — e, com alguma sorte, os dois órgãos se recuperam.
Mas não existe uma máquina de diálise para o cérebro.
R7